Il rischio di sviluppare l’herpes zoster nei pazienti oncologici è doppio rispetto alla popolazione sana. Ed è ancora più elevata la possibilità che le persone colpite da tumori debbano affrontare le gravi conseguenze del virus, che possono portare alla morte. Per questo è fondamentale che tutti i cittadini con neoplasia, in particolare quelli immunodepressi, siano vaccinati contro l’herpes zoster, come indicato nelle raccomandazioni dell’Associazione italiana di oncologia medica (Aiom), che saranno presentate domani a Firenze al convegno nazionale Le vaccinazioni nel paziente oncologico.
Una persona su 3 a rischio
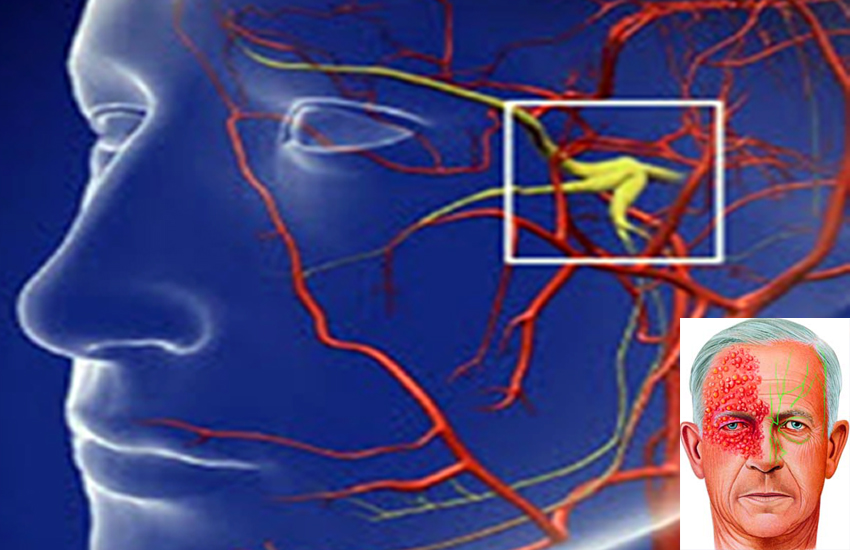
“L’herpes zoster, comunemente chiamato fuoco di Sant’Antonio, è la conseguenza di una riattivazione del virus varicella-zoster che, al momento della prima infezione, è all’origine della varicella – spiega Saverio Cinieri, presidente Aiom -. Oltre il 99% degli adulti di età pari o superiore a 40 anni è entrato in contatto con il virus e una persona su 3 è a rischio di sviluppare almeno un episodio di herpes zoster nella vita. Questo agente patogeno ha la particolarità di restare inattivo nel tessuto nervoso, in particolare nei gangli sensitivi craniali, e nel midollo spinale, riattivandosi anni dopo con manifestazioni molto dolorose. L’immunità cellulare è in grado di controllare le riattivazioni e non consente che il virus si manifesti come malattia. Ma, nelle persone con un sistema immunitario immunocompromesso, come i pazienti oncologici in trattamento attivo con chemioterapia, il livello critico della risposta immunitaria si abbassa e possono esserci riattivazioni con insorgenza dell’herpes zoster in tempi successivi. Da qui l’importanza del vaccino che ha dimostrato un’efficacia superiore al 90% nella prevenzione della malattia e delle complicanze”.
I numeri
Nel 2020, in Italia, sono stati stimati 377.000 nuovi casi di cancro e 3,6 milioni di cittadini vivono dopo la diagnosi. “L’herpes zoster – afferma Paolo Pedrazzoli, direttore dell’oncologia alla Fondazione Irccs Policlinico San Matteo di Pavia – può essere responsabile di quadri clinici che mettono a rischio la vita del paziente immunocompromesso per una disseminazione delle lesioni cutanee molto ampia, per la lunga durata dell’infezione e la conseguente probabilità di sovrainfezioni batteriche e setticemia. Inoltre, può esservi un coinvolgimento degli organi con complicanze neurologiche gravi, epatiti, polmoniti e piastrinopenia, cioè la cosiddetta varicella emorragica. Non dimentichiamo poi che queste conseguenze si legano in molti casi a pericolosi ritardi nelle terapie antitumorali. Nella persona immunocompromessa anche le complicanze tardive sono più severe e invalidanti, in particolare la nevralgia post erpetica”.
Lo studio
Uno studio pubblicato da ricercatori spagnoli nel 2020 sulla rivista scientifica “BMC Infectious Diseases” ha considerato oltre 4 milioni di individui della regione di Valencia, di cui quasi 600mila immunocompromessi. L’incidenza di herpes zoster nella popolazione non immunocompromessa è risultata pari a 4,6 casi per 1000 abitanti/anno. “Nei pazienti con neoplasia il rischio di sviluppare la malattia è più che doppio (11) – continua il prof. Pedrazzoli -. E in questi ultimi aumenta in modo esponenziale la possibilità di complicanze severe e conseguenti ospedalizzazioni (19,9 rispetto a 2,6). La loro risposta immunitaria è più debole, perché la chemioterapia e la radioterapia spesso inducono neutropenia e leucopenia, cioè un abbassamento delle difese immunitarie. Un precedente lavoro australiano, pubblicato nel 2019 su ‘The Journal of Infectious Diseases’, ha analizzato il rischio di herpes zoster in una popolazione di 20.300 pazienti con neoplasia ematologica o solida di recente diagnosi. Le persone con tumori ematologici presentano in assoluto il rischio maggiore, circa 4,5 volte più alto rispetto alla popolazione sana. I cittadini con neoplasie solide sono più a rischio (circa doppio), se in trattamento attivo chemioterapico”. E l’aumentata probabilità di infezione persiste per 3 anni dopo la diagnosi di cancro, come evidenziato anche da uno studio pubblicato sul “British Journal of Cancer”.